Beikost: Einführung der Breie

Stillen ist der beste Weg für Babys in ihr neues Leben zu starten. Ihr Kind wird in den ersten 4-6 Lebensmonaten ausschließlich über Muttermilch oder gegebenenfalls mit einer Säuglingsmilchnahrung in Kombination mit einer Spezialflaschennahrung mit allen wichtigen Nährstoffen versorgt. Zwischen der 17. und 26. Lebenswoche beginnt dann die spannende Phase der Einführung der Breie (Beikost).
Ihr Kind macht enorme Entwicklungsschritte und wird immer aktiver, daher benötigt es ab einem gewissen Alter mehr Energie und Nährstoffe – die Beikost wird nun Schritt für Schritt eingeführt.
Jetzt wird gelöffelt!
Ihr Kind sendet Signale
Starten Sie nicht vor Beginn des 5. Monats mit der Einführung der Beikost, da einige Verdauungsfunktionen Ihres Kindes noch nicht voll ausgereift sind. Das Netzwerk Junge Familie empfiehlt frühestens ab der 17. und spätestens ab der 26. Lebenswoche mit dem Einführen der Beikost zu beginnen. Der Zeitpunkt für die Einführung der Breie ist sehr unterschiedlich - vertrauen Sie auf Ihr Kind, durch sein Verhalten zeigt es Ihnen, ab wann es bereit für den Löffel ist. Die ersten Anzeichen sind:
Ihr Baby…
… schaut Ihnen interessiert beim Essen zu.
… lutscht vermehrt an den Händen.
… speichelt stark.
… zeigt eine gute Kopfhaltung.
... verkürzt die Abstände zwischen den Mahlzeiten.
... wird von der Milch/Spezialflaschennahrung alleine nicht mehr richtig satt.
Warten Sie am besten auf eine Kombination dieser Anzeichen, bevor Sie mit der Beikost beginnen. Ihr Kind lernt durch die Einführung der Beikost den Unterschied zwischen flüssiger und breiiger Nahrung kennen. Am Anfang sind die Breie noch sehr stark püriert, später sollten die Breie weiter angepasst werden, so dass sie immer mehr Stücke enthalten. Die vollständige Ausbildung der Kaubewegung dauert einige Zeit, dabei hat jedes Kind sein eigenes Tempo. Die Einführung der Beikost ist ein Riesenschritt im Leben Ihres Babys, bleiben Sie gelassen und räumen Sie sich und Ihrem Kind genügend Zeit für diese neue Entwicklungsphase ein. Bei Fragen und Unsicherheiten steht Ihnen immer Ihr betreuendes Stoffwechselzentrum zur Seite.
Praktische Tipps für die Beikosteinführung
Ihr Kind ist bereit für die Beikost! Wie aufregend – endlich gibt es Löffelchen für Löffelchen eine richtige kleine Mahlzeit. Bitte beachten Sie, dass Sie je nach Erkrankung Ihres Kindes speziell zubereitete und berechnete Mengen an Brei füttern müssen. Sie erhalten von Ihrem Stoffwechselteam einen genauen Diätplan. Detaillierte Informationen zu den jeweiligen Diäten finden Sie unter dem entsprechenden Krankheitsbild.
Zu Beginn der Beikost-Einführung geht es darum, das Essen vom Löffel zu lernen. Bislang war Ihr Baby ausschließlich an Stillen oder Fläschchen gewöhnt – für Ihr Kleines ist dies also ein richtig großer Schritt! Machen Sie sich keine Sorgen, wenn es am Anfang nicht gleich perfekt klappt oder Ihr Baby den Brei nicht zu mögen scheint. Es muss erst einmal lernen, den Brei mit der Zunge an den Gaumen zu befördern – das ist etwas ganz Neues.
Füttern Sie den der jeweiligen Erkrankung Ihres Kindes angepassten Brei etwa eine Woche lang, so überfordern Sie das kleine Bäuchlein nicht und Sie können feststellen, ob die jeweiligen Zutaten Ihrem Baby gut bekommen. Danach können weitere Zutaten ergänzt werden. Selbstverständlich kann Ihr Kleines anfangs noch nicht eine ganze Mahlzeit aufessen und sich so richtig satt essen. Starten Sie daher mit kleinen Portionen und bieten Sie Ihrem Baby nach der Beikost auch noch seine Milchmahlzeit (Stillen/Spezialflaschennahrung) an.
Etwa einen Monat nach Einführung des ersten Breies ersetzen Sie eine weitere „Milchmahlzeit“. Dieser weitere Brei ersetzt in der Regel die bisherige Abendmahlzeit. Jetzt benötigt Ihr Kind auch zusätzlich etwas zu trinken (z.B. abgekochtes Trinkwasser). Schritt für Schritt ersetzen Sie nun Monat für Monat eine Still- bzw. Spezialflaschenmahlzeit. Die Breie enthalten dabei mehr und mehr stückige Nahrung, um Ihr Kind auf den Übergang zum „Familienessen“ vorzubereiten. Jede neue Konsistenz des Breies ist eine Herausforderung für Ihr Kind, lassen Sie ihm daher Zeit sich daran zu gewöhnen.
Essen am Familientisch
Ab dem Ende des 1. Lebensjahres kann Ihr Kind dann langsam an der Familienkost teilnehmen. Je nach Erkrankung kommen dabei spezielle Produkte zum Einsatz. Auch muss die Nahrung genau berechnet und abgewogen werden. Wichtig dabei ist es, dem Kind Spaß am Essen zu vermitteln und auf eine abwechslungsreiche Ernährung im Rahmen der jeweiligen Diät zu achten.
Hinweise zur Diät
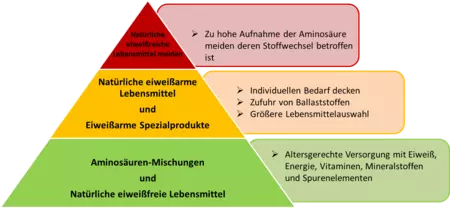
Die Ernährung bei einer Störung des Eiweißstoffwechsels besteht in der Regel aus folgenden drei Bausteinen (siehe Bild).
Das Prinzip der Ernährung besteht aus der Limitierung der jeweiligen Aminosäure, die im Körper nicht um- oder abgebaut werden kann. Da Eiweiß, das in natürlichen Lebensmitteln vorkommt, alle Aminosäuren enthält, muss der Verzehr von natürlichen Lebensmitteln eingeschränkt werden.
Ihr Stoffwechselteam berechnet die verträgliche Menge an natürlichem Eiweiß (und der betroffenen Aminosäure) und erstellt Ihnen detaillierte Diätpläne. Da die Menge an natürlichem Eiweiß nicht ausreicht, um den Körper optimal zu versorgen, werden alle anderen wertvollen Aminosäuren in Form von speziellen Aminosäurenmischungen zugeführt. Für die Einführung der Beikost bedeutet dies, dass jeder Brei und später beim Übergang zum Familienessen jedes Lebensmittel genau nach Vorgaben und individueller Toleranz zubereitet und berechnet werden muss.
Der Ernährungsplan im ersten Lebensjahr
Der Ernährungsplan für das erste Lebensjahr im Rahmen einer Diät bei Eiweißstoffwechselerkrankungen orientiert sich an dem Ernährungsplan vom Forschungsinstitut für Kinderernährung in Dortmund und wird lediglich je nach Erkrankung abgewandelt.
Um Ihnen das Zubereiten der Breie zu erleichtern und Obst-und Gemüsesorten ganz nach Vorliebe Ihres Kindes auszutauschen, finden Sie hier eine Aminosäurenliste für Obst und Gemüse.
Grundsätzliches: Die Trinkwassermenge können Sie je nach Bedarf variieren. Wenn Ihr Kind den Brei lieber etwas dünner mag, dann geben Sie mehr abgekochtes Trinkwasser hinzu und wenn Ihr Kind den Brei lieber etwas fester mag, dann verringern Sie die abgekochte Trinkwassermenge einfach. Da Trinkwasser keinerlei Nährwerte hat, können Sie hiermit frei nach Belieben Ihres Kindes variieren.
Wie kombiniere ich meine Aminosäurenmischung mit der Beikost?
Grundsätzlich haben sich zwei Vorgehensweisen bewährt: Die Aminosäurenmischung wird in einen kleinen Teil der Beikost eingerührt und entweder zuerst oder nach der Mahlzeit gefüttert. Mit dieser Vorgehensweise wird eine Geschmacksgewöhnung erzielt, während der Eigengeschmack der Beikost erhalten bleibt. Seien Sie konsequent mit der Fütterung der Aminosäurenmischung und stehen Sie dieser positiv gegenüber, dann gewöhnt sich Ihr Kind schnell daran, dass die Einnahme zum Alltag dazu gehört. Falls es doch mal zu Problemen kommen sollte, erhalten Sie Hilfe von Ihrem Stoffwechselzentrum.
Hinweise zur Diät
MCAD-Mangel
Eine spezielle Diät bei MCAD-Mangel ist in der Regel nicht notwendig. Solange Ihr Kind regelmäßig und in den altersüblichen Abständen Mahlzeiten zu sich nimmt, macht sich die Störung in der Energiegewinnung bei MCAD-Mangel nicht bemerkbar. Die Einführung der Beikost verhält sich also genauso, wie bei einem gesunden Kind.
Nur in bestimmten Situationen kann es zu einem Energiemangel kommen, nämlich wenn Ihr Kind krank ist und dadurch weniger essen kann oder die Abstände zwischen den Mahlzeiten zu lang werden.
Störungen des Abbaus langkettiger Fettsäuren (VLCAD, LCHAD-Mangel)
Die Ernährungstherapie basiert darauf langkettige Fettsäuren in der Nahrung durch mittelkettige Fettsäuren zu ersetzen. Diese sogenannten MCT-Fette können der Nahrung zugesetzt werden. Man spricht hier von einer fettreduzierten + fettmodifizierten Diät. Beim Übergang zur Beikost füttert man fettarmen Getreidebrei. Die Obst und Gemüsebreie mit Zugabe von MCT-Öl und essentiellen Fettsäuren entsprechen denen der normalen Beikost. Reich an essentiellen Fettsäuren sind z.B. Walnuss-und Weizenkeimöl.
Um die Milch bei der Zubereitung des Milch-Getreidebreis zu ersetzten, kann der Brei mit Monogen oder basic-f angerührt werden. Einen genau zugeschnittenen Ernährungsplan wird Ihr Stoffwechselzentrum zusammen mit Ihnen erarbeiten. Wichtig ist auch, dass die Mahlzeiten regelmäßig eingenommen werden und die Abstände zwischen den Mahlzeiten nicht zu lange sind. Beim Übergang zum Familienessen sollte auf streng fettarme Produkte geachtet werden. Die folgende Tabelle gibt Ihnen einen Überblick über geeignete und ungeeignete Lebensmittel bei Störungen des Abbaus langkettiger Fettsäuren.
Hinweise zur Diät
Galactosämie
Im Alter von fünf bis sieben Monaten sollte eine Flaschennahrung durch einen Brei ersetzt werden, das ist bei einem Kind mit Galactosämie nicht anders. Das Prinzip bei der Einführung der Beikost ist es, den Galactosegehalt der Beikost so gering wie möglich zu halten.
Als erstes wird der Gemüse-Kartoffel-Fleischbrei eingeführt. Hier ist darauf zu achten, keine Milch, Butter, Sahne oder Joghurt zuzufügen. Als Fettzulage kann Pflanzenöl verwendet werden. Bei Verwendung von Fertigbreien muss immer die Zutatenliste beachtet werden. Die Breie dürfen keinen Milch-, Sahne-, Joghurt- oder Butterzusatz enthalten. Lactosehaltige Lebensmittel, wie Milch und Milchprodukte, sind unbedingt zu meiden.
Als Zweites erfolgt die Einführung eines Sojamilch-Getreidebreis. Das Getreide wird in Wasser aufgekocht und das Sojamilchpulver untergerührt. Dazu kann Obst kombiniert werden. Handelsübliche Sojamilch sollte noch nicht gegeben werden, da sie weniger Vitamine und Mineralstoffe enthält als spezielle Säuglingsmilch auf Sojabasis. Ab dem 7.-8. Lebensmonat wird der Obst-Getreidebrei eingeführt. Hierzu wieder das Getreide in Wasser aufkochen, Pflanzenöl zusetzen und mit Obst variieren. Als Zwischenmahlzeiten eignen sich kleingeschnittenes Obst, Gemüse oder milchfreies Brot oder Gebäck. Ab dem 10. Lebensmonat kann dann schließlich Sojamilch (mit Calcium angereichert) als Getränk angeboten werden.
Hinweis: Fertige Getreidebreie aus dem Gläschen, wie z.B. Gute-Nacht-Breie oder Abendbreie, enthalten in der Regel Milch und damit Lactose und Galactose. Sie dürfen nicht gegeben werden! Lactosefreie Milch (Minus-L) eignet sich nicht, da sie Galactose enthält!
Die folgende Tabelle gibt Ihnen einen Überblick über geeignete und ungeeignete Lebensmittel bei Galactosämie.
Glucose-Galactose Malabsorption
Auch bei der Glucose-Galactose-Malabsorption wird die Beikost parallel zur kohlenhydratfreien Spezialflaschennahrung (Milupa basic-ch, Galactomin 19) zwischen dem 5. und 7. Lebensmonat eingeführt. Dabei ist es notwendig, die Aufnahme von Kohlenhydraten streng zu kontrollieren: Saccharose, Lactose, Maltose und Isomaltose, Cellulose, Stärke, Glycogen und Amylose müssen gemieden werden; geeignet für die Diät bei Glucose-Galactose Malabsorption sind Fruktose, Mannose, Xylose und Inulin.
Deshalb muss der Verzehr von pflanzlichen Lebensmitteln stark eingeschränkt und stattdessen tierische Lebensmittel bevorzugt werden (Fleisch, Fisch, Wild, Geflügel, Eier, ausgereifte Käsesorten wie z.B. Emmentaler). Fette/Öle enthalten keine Kohlenhydrate, so dass pflanzliche Öle und Margarine verwendet werden können. Die Gemüseauswahl ist stark begrenzt, aber kohlenhydratarme Gemüsesorten, wie z.B. Gurke, Spargel, Schwarzwurzeln und Topinambur, sind geeignet für die Diät bei Glucose-Galactose Malabsorption.
Fertige Obst-/ Gemüsebreie in Gläschen und Getreidebreie enthalten Glucose und/oder Galactose und können nicht verwendet werden.
Zum Süßen von Speisen eignen sich Fructose und Zuckeraustauschstoffe, wie Sorbitol, Mannitol, Xylitol. Aber Vorsicht: Zuckeraustauschstoffe haben eine abführende Wirkung.
Fragen Sie in Ihrem Stoffwechselzentrum nach einer Austauschtabelle und nach möglichen Rezepten für die Beikost-Einführung.
Möglicherweise werden kleine Mengen Stärke vertragen. Dies ist individuell unterschiedlich und muss vom Arzt und/oder der Ernährungsfachkraft getestet werden. Es ist möglich, dass mit steigendem Alter auch die Glucose- und Galactose-Toleranz steigt und die Diät gelockert werden kann.
Downloads
- Austauschtabelle Obst & Gemüse
- Auswahl geeigneter und ungeeigneter Lebensmittel bei Vorliegen eines VLCAD- oder LCHAD-Mangels
- Auswahl geeigneter und ungeeigneter Lebensmittel bei Galactosämie
- IN KÜRZE-Zusammenfassung: Vom Fläschchen zur Familienkost - Ratgeber zur Ernährung von Säuglingen mit seltenen erblichen Aminosäurenstoffwechselstörungen